Pe 5 octombrie 2008, Madi Rippy, o fetiță de doi ani și jumătate, se trezea amețită și dezorientată dintr-un pui de somn. Pantalonașii ei cu buline bleumarin pastel și cămașa asortată îi erau șifonate de la somn.Mama sa, Linsey, făcea vafe în bucătărie. Când și-a strigat fiica pe nume (care de obicei își întorcea capul ca s-o vadă), Madi nu a reacționat. Se uita înainte, parcă într-o transă, pupila stângă rătăcind spre marginea ochiului, „parcă nu era în lumea asta”, își amintește Linsey.
Publicitate
Linsey și soțul ei, Noel, au urcat-o pe Madi într-un Jeep pentru a porni spre spitalul local din Blaine, Minnesota. În acel moment au observat că Madi nu-și mai putea mișca deloc partea stângă a corpului. Linsey a sunat la urgențe și au așteptat ambulanța timp de cinci minute, cinci minute imposibile, suprarealiste, cu Madi în scaunul de bebeluș și Linsey umblând în cercuri.„Nu cred că simțeam nimic”, îmi spune Linsey. „Eram, practic, în modul de supraviețuire. Nu ne-am gândit niciodată că ar putea fi ceva atât de grav.”Când au ajuns la spitalul Mercy Coon Rapids, li s-a spus că nu tratează cazuri pediatrice grave. Au luat altă ambulanță, până la Spitalul de Copii din Minneapolis, aflat cam la 20 de minute distanță. Acolo, un RMN a confirmat că Madi avusese câteva accidente vasculare cerebrale minore. „Așa spuneau: De ce are copilul ăsta de doi ani jumate, până acum sănătos, atacuri cerebrale?”, își amintește Linsey.Răspunsul a venit dintr-o radiografie a pieptului. Inima lui Madi era de două ori mai mare decât ar fi trebuit să fie la vârsta ei. Era atât de mare încât aproape că îi umplea întreg corpul, dintr-un capăt în celălalt al cutiei toracice, iar plămânul stâng era în colaps.
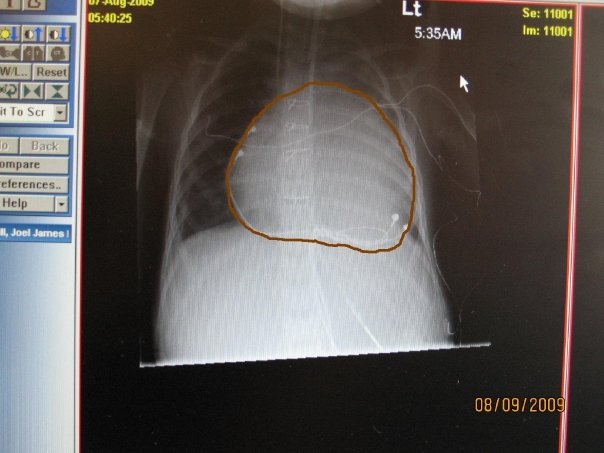
Madi a fost diagnostictă cu cardiomiopatie dilatativă, o afecțiune în care unul din ventriculele inimii este mărit și inima nu mai poate pompa sânge în mod normal. Până la 50 la sută din persoanele cu cardiomiopatie dilatativă au și un membru din familia apropiată care suferă de asta. Când apare la copii mici, însă, cauzele sunt un pic mai neclare și rezultatele, deseori, mai grave.
Publicitate
Cardiomiopatia dilatativă poate fi uneori cauzată de miocardită, o infecție virală care afectează funcțiile mușchiului inimii. Alteori, e cauzată de mutații noi și aleatorii ale genomului. Starea unora dintre copii se îmbunătățește și se stabilizează cu ajutorul exclusiv al medicamentelor, au aflat Linsey și Noel. Starea altora, însă, se înrăutățește. Cardiomiopatia dilatativă e cel mai frecvent motiv pentru transplanturile de inimă la copii. Peste 50 de mutații genetice sunt asociate acestei afecțiuni, dar testele lui Madi nu au oferit răspunsuri pozitive pentru niciuna dintre acestea. Avusese recent o viroză respiratorie, iar medicii s-au gândit că poate asta îi declanșase cardiomiopatia.A fost eliberată din spital după două săptămâni, cu un întreg arsenal de medicamente de inimă: injecții cu Lovenox de două ori pe zi, în picior, pentru a-i subția sângele, apoi Enalapril, Lasix, Aldactone și Coreg. Mai târziu, Digoxin a fost adăugat tratamentului pentru a ajuta inima să pompeze mai bine. „Ieșind din spital, ne gândeam că viața a luat-o pe cărări mult mai ridicole decât ne-am fi putut aștepta, dar măcar testele genetice arătau că totul era în ordine. Că o să fie bine”, zice Linsey. „Ei bine, ne înșelam.”După niciun an, în iulie 2009, unul din medicamentele lui Madi, Digoxin-ul, a devenit toxic în sângele ei. Ritmul cardiac îi scăzuse atât de tare încât a fost nevoită să revină într-un spital pentru operație pe cord deschis, pentru instalarea unui stimulator cardiac. După operație, la două ore după ce a fost scoasă de pe ventilație, corpul ei n-a mai făcut facă față. Tensiunea arterială și celelalte semne vitale au luat-o în direcția greșită.
Publicitate
„Pur și simplu nu se putea susține”, își amintește Linsey. „Așa că au trimis-o la Mayo Clinic și au pus-o pe lista de transplanturi.”
Aristotel considera că inima e cel mai important organ, „tronul inteligenței, al mișcării și al senzațiilor”. Medicul englez William Harvey, descriind funcțiile inimii în secolul al XVII-lea, numea organul „regele” sau „soarele” corpului.Când egiptenii antici mumificau un corp pentru a permite spiritului unei persoane să se întoarcă, înlăturau toate celelalte organe interne, inclusiv creierul (lichefiindu-l și drenându-l prin nas), dar păstrau inima. După moartea lui Chopin, corpul său a fost îngropat la Paris, însă ceruse din timp ca inima să-i fie trimisă înapoi în Polonia, țara sa natală.Trăim într-o eră în care creierul conduce, acesta fiind socotit păstrătorul secretelor personalității și conștiinței noastre. Și totuși, inima păstrează o poziție privilegiată.„Dacă vorbesc cu oameni și-i rog să-mi indice unde este mintea lor, își vor îndrepta arătătorul spre cap. Dacă-i întreb unde e sufletul, o să arate spre piept”, le-a spus Fay Bound Alberti, cercetător asociat onorific la Queen Mary University of London care a scris o carte despre cultură și corp, celor de la The Atlantic într-un interviu din 2016. „Există metafore legate de inimă care rezistă în limbă, cum am discutat, să simți că vorbele cuiva vin din inimă, să faci ce-ți dictează inima și așa mai departe. Organul poartă aceste semnificații dincolo de orice explicații științifice.”
Publicitate
Madi se alătura micii comunități a copiilor care aveau nevoie de o inimă nouă. Bound Alberti spune că, atât în rândul destinatarilor unui transplant cât și în rândul doctorilor, o inimă nouă aduce cu sine un bagaj emoțional suplimentar. Unii pacienți sunt îngrijorați că un transplant de inimă le poate schimba personalitatea sau refuză pur și simplu inimi ale unor donatori de sex opus. Într-un episod recent din Grey’s Anatomy, un adolescent nu-și dorește inima unui donator ca nu cumva să nu-și mai iubească prietenul după operație, ca și cum dragostea sa ar fi clădită în organul fizic. O inimă nouă nu poate să schimbe cine ești „tu”. Și totuși, poveștile și miturile pe care le spunem nu fac dreptate importanței simbolice a inimii.În Statele Unite, cardiopatiile congenitale sunt defectul din naștere numărul unu, afectând cam 40 de mii de copii anual. Asta reprezintă cam unu la sută din toți nou-născuții, iar dintre aceștia doar câțiva ajung să aibă nevoie de un transplant. Privind cifrele, nu e un grup enorm. Au loc între 300 și 500 de transplanturi de inimă la copii pe an, ne spune Elizabeth Preze, o asistentă medicală specializată în probleme cardiace, care acum lansează programul de transplanturi de inimă al Spitalului de Copii din Minneapolis. Au fost 431 de transplanturi în rândul copiilor în 2017, adică cam 12 la sută din numărul total de astfel de intervenții. Datele pe care le-am obținut de la UNOS (United Network for Organ Sharing) spun că, în data de 11 aprilie 2018, erau 372 de copii în Statele Unite care așteptau o inimă. Dintre aceștia, 58 aveau sub un an și 133 aveau între unul și cinci ani.
Publicitate
Faptul că numărul de cazuri este atât de mic sporește efortul emoțional deja ridicat al unei astfel de operații. Există grupuri mari de pacienți și resurse pentru cancer infantil sau fibroză chistică, și ele boli îngrozitoare, spune Preze. Totuși, familiile care au nevoie de un transplant de inimă pot fi, de multe ori, singurii din orașele lor sau din regiune. Trebuie să plece de acasă, lipindu-se de spitale din orașe mari, care pot face aceste operații, ca apoi să aștepte o inimă. Timpul mediu de așteptare e undeva la șase luni. Un studiu din 2009 arată că 533 de copii au murit așteptând o inimă între 1999 și 2006.Preze spune că familiile sunt, deseori, lovite foarte tare din punct de vedere psihologic, dezvoltând stres post-traumatic, anxietate, depresie. „Nu sunt multe cazuri per total, dar, din păcate, resursele la nivel de sănătate mintală sunt și așa sub presiune. Pur și simplu nu sunt destule cazuri, astfel că aceste familii trebuie să se chinuie pentru a găsi oameni care trec prin același lucru.”De unde vin inimile copiilor care au nevoie de transplant? Joseph Dearani, președintele departamentului de chirurgie cardiacă al Mayo Clinic, oftează puternic la această întrebare. Nu e un subiect vesel, îmi spune. Traumele sunt cea mai comună sursă: accidente de mașină, sindromul copilului scuturat sau orice situație în care capul unui copil suferă traume și intră în moarte cerebrală.
Publicitate
„O altă categorie e cea a abuzului, ca s-o spun frumos”, îmi zice. „Nu ne place să vorbim despre asta, dar există această categorie.” Mai e sindromul morții subite la sugari, când copiii mor în somn, înecați sau în urma unor cazuri rare de astm, din cauza nivelului scăzut de oxigen la nivelul creierului.„E întotdeauna dramatic pe partea donatorului, e întotdeauna supărător și e întotdeauna tragic”, îmi spune Dearani. „E destul de dramatic și pe cealaltă parte. Pe cât de dramatic, dezamăgitor și supărător e pentru familia donatorului, e bucurie pentru familia celui care primește. Mulți din acești copii așteaptă de ceva vreme; multe, multe luni, uneori și mai mult, ca un organ să devină disponibil.”
Asta-i una din cele mai dificile lupte psihice, zice Preze. Starea groaznică în care e copilul tău și vina care apare când știi ce are nevoie pentru a se face bine. „Își doresc o inimă pentru copilul lor, dar știu că pentru asta trebuie să moară alt copil. Poți încerca să explici că nu tu ai cauzat asta, dar până la urmă există acolo, undeva, un părinte care trăiește cel mai urât coșmar posibil în timp ce tu obții ce-ți doreai. E foarte greu să speri pentru așa ceva, mai ales când te gândești că există alți părinți, altă familie care plânge lucrul pe care tu tocmai l-ai evitat.”O familie nu așteaptă doar un eveniment incredibil de tragic, ci și o inimă de o mărime apropiată. Când pui pe listă un copil pentru un transplant de inimă, faci asta bazat pe greutatea organului, îmi spune Dearani. La modul general, se aplică regula celor 20 de procente. Poți merge 20 de procente în sus sau în jos, dar mai mult sau mai puțin de atât și inima nu se va potrivi sau nu-și va face treaba. Există și unele excepții: Copiii care au inimi forte dilatate pot accepta una cu 40 de procente mai mare decât cea așteptată deoarece există loc pentru ea.
Publicitate
Nu-mi pot imagina complexitatea unei operații pe o inimă adultă, care e cam cât doi pumni, ce să mai spun de una care e abia jumătate sau chiar mai mică. Dearani mă asigură că majoritatea chirurgilor cardiologi sunt destul de bine pregătiți din punct de vedere tehnic. Nu mărimea e problema, ci faptul că unii copii nu au „țevăria” în ordine, adică vasele lor de sânge intră și ies din inimă prin alte locuri decât cele obișnuite. Inimile vin de la copii sănătoși, spune Dearani, așa că provocarea e să reconecteze toate vasele de sânge în așa fel încât totul să se alinieze.

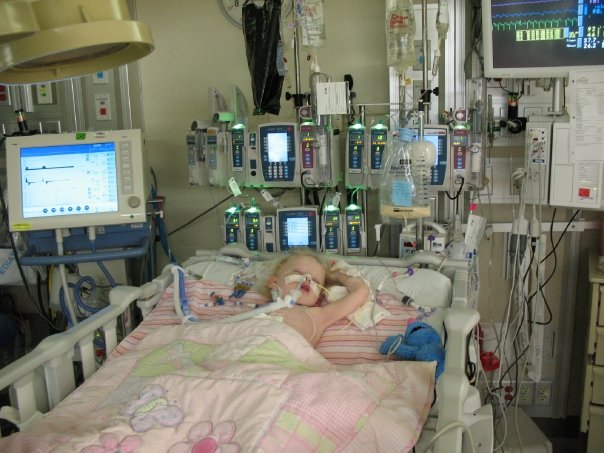
În mod normal, când o inimă este scoasă din corp, continuă să mai bată un pic. Asta e pornirea naturală, să pompeze sânge. Când a fost îndepărtată, inima lui Madi s-a oprit instantaneu. Dearani, care a efectuat operația, i-a spus mai târziu lui Linsey că inima fetei era la un pas de moarte. Găsise și un cheag de sânge uriaș, care aștepta pe ascuns.Există un indice numit fracție de ejecție care măsoară, în esență, cât de puternică este inima când se contractă pentru a pompa sânge. Îți dorești ca fracția de ejecție să fie la cel puțin 55 de procente. În cazul unei inimi sănătoase, e în jur de 70 de procente. Inima lui Madi era la sub zece la sută. Doctorii au spus că inima ei nu mai bătea, ci mai degrabă tremura.A avut și incredibil de mult noroc. A primit o inimă la 18 ore după ce a intrat pe listă. „Au spus că nici măcar la Mayo n-au văzut așa ceva până atunci”, zice Linsey.

În mod normal, când o inimă este scoasă din corp, continuă să mai bată un pic. Asta e pornirea naturală, să pompeze sânge. Când a fost îndepărtată, inima lui Madi s-a oprit instantaneu. Dearani, care a efectuat operația, i-a spus mai târziu lui Linsey că inima fetei era la un pas de moarte. Găsise și un cheag de sânge uriaș, care aștepta pe ascuns.Există un indice numit fracție de ejecție care măsoară, în esență, cât de puternică este inima când se contractă pentru a pompa sânge. Îți dorești ca fracția de ejecție să fie la cel puțin 55 de procente. În cazul unei inimi sănătoase, e în jur de 70 de procente. Inima lui Madi era la sub zece la sută. Doctorii au spus că inima ei nu mai bătea, ci mai degrabă tremura.A avut și incredibil de mult noroc. A primit o inimă la 18 ore după ce a intrat pe listă. „Au spus că nici măcar la Mayo n-au văzut așa ceva până atunci”, zice Linsey.
Publicitate
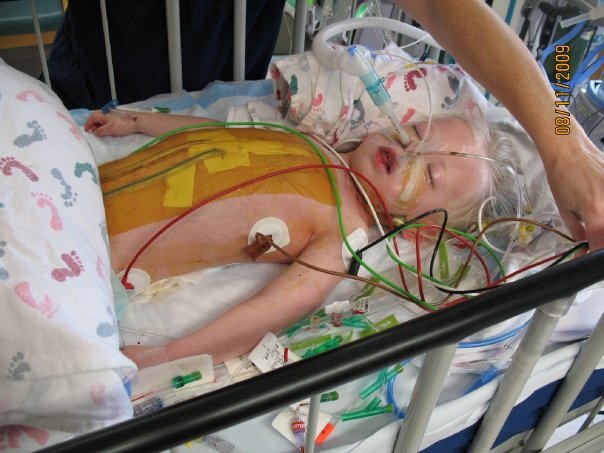
Când Madi a ajuns pentru prima oară la spital, Linsey era gravidă în cam 12 săptămâni cu o altă fiică, Sydney. La nașterea lui Sydney, doctorii i-au făcut o ecocardiografie la inimă, o metodă non-invazivă de a observa vizual dacă inima funcționează corect, iar Sydney era în regulă. Era la fel și la un an. La doi ani și jumătate, însă, Sydney a fost diagnosticată și ea cu cardiomiopatie dilatativă. Inima ei creștea prea mult.„Ne-a cam dărâmat”, spune Linsey. „Ne gândeam Dumnezeule, am crezut că nu e genetic! și ei ne-au răspuns Ei, mă gândesc că totuși e.”La vârsta de trei ani, Sydney a făcut o gastroenterită. Noel a dus-o la Urgențe și, în timp ce intrau pe ușă, Sydney a avut un atac. A intrat în stare de șoc și a avut nevoie de 28 de minute de resuscitare. Criza se datorase virusului, care-i consumase resursele de sodiu. Când au intubat-o, a intrat în stop cardiac. A intrat iar în șoc și a fost pusă pe oxigenare extracorporală arterio-venoasă cu membrană (ECMO), adică un aparat de bypass, la marginea patului, care face sângele să circule când inima nu poate face asta. Au zburat cu ea spre Mayo Clinic pentru un transplant, primind o inimă nouă două zile mai târziu.„A doua oară am fost destul de amorțită”, își amintește Linsey. „Cum să mi se-ntâmple asta din nou?”
Sydney pe ECMO. Poză primită de la Linsey Rippy.
Inimile lui Madi și Sydney au cedat la aproape aceeași vârstă, astfel că Mayo Clinic a dedicat o echipă de cercetare familiei Rippy. „Erau șocați de cât de repede au luat-o lucrurile la vale, de cât de agresivă a fost boala și de faptul că a început în momente de-a dreptul dubios de similare”, zice Linsey.
Publicitate
Echipa de la Mayo a colectat probe de sânge și piele și au făcut biopsii; lui Linsey și lui Noel li s-au făcut ecocardiografii și au avut interviuri detaliate legate de istoricul familiei. Cinci ani mai târziu a fost descoperită o nouă mutație genetică. E o mutație recesivă într-o genă numită TAF1A, pe care o au atât Linsey cât și Noel. O singură copie a genei nu pare să aibă niciun impact asupra inimii, însă ambele copii duc la insuficiență cardiacă ce progresează rapid, spune Timothy Olson, unul din autorii lucrării despre această descoperire.„Practic, dacă ne-am fi căsătorit cu oricine altcineva, probabil că nu s-ar fi întâmplat asta”, zice Linsey.Celulele inimii au o capacitate limitată de diviziune și regenerare, îmi spune Olson, dar proteinele din inimă sunt produse și reaprovizionate o dată la 5 spre 10 zile. Cred că, atunci când există defecte în gena TAF1A, un pas cheie din reînnoirea proteinelor este întrerupt, un factor critic când vorbim de păstrarea funcțiilor mușchilor la parametri normali. Când au înlăturat gena analog TAF1A pe pești zebră de laborator, rezultatul a fost insuficiență cardiacă.„TAF1A poate fi acum încorporat în teste genetice clinice, ajutând familii să ia decizii și poate chiar să prezică forme de cardiomiopatie dilatativă agresivă care necesită monitorizare clinică atentă”, zice Olson. „Definirea cauzelor precise la nivel de genetică moleculară în cazul cardiomiopatiei dilatative deschide drumuri pentru noi cercetări care să livreze tratamente personalizate ce vor putea preveni insuficiența cardiacă”.
Publicitate
„E un pic suprarealist”, spune Linsey. „Mai mult, eu și cu soțul meu ne doream inițial încă un copil. Când s-a îmbolnăvit Sydney am spus nu, nu mai trecem prin asta. Deci gata cu copiii. Am suferit un pic din cauza asta. Nu noi am decis să nu mai avem alți copii. Viața a făcut asta, știi ce zic?”
Inima lui Madi post-transplant (dreapta). Poză primită de la Linsey Rippy.
Descoperirile genetice i-au adus lui Linsey și un pic de liniște sufletească în raport cu suferințele ambelor fete. „N-am făcut și nici nu am ratat să facem ceva care să cauzeze asta”, ne-a spus. „Ca mamă, te gândești automat Dumnezeule, ce-am făcut? Sau ce n-am făcut? Am făcut mișcare de-a lungul întregii sarcini cu Madi, nu am băut cafeină. Așa că mă gândeam, ce-am făcut, ce-am făcut? Să știm că nu am fi putut controla în niciun fel situația a adus o formă de alinare.”Am întrebat-o pe Linsey dacă știe de unde vin inimile fetelor ei. Ne-a spus că inima lui Madi a venit din Carolina de Sud, iar a lui Sydney din Texas. Inima lui Madi a fost a unui bebeluș de 10 luni care a fost implicat într-un accident auto. Inima lui Sydney a fost a unui copil mai apropiat de vârsta ei, undeva la trei ani. Asta e tot ce știe.„Aproape tot timpul ăsta am avut ideea blocată în minte, că mă rugam pentru o inimă pentru copilul meu, dar asta înseama oare și că mă rugam să moară copilul altcuiva?”, a zis femeia.La un moment dat, un cardiolog de la Spitalul de Copii din Minneapolis a luat-o deoparte și i-a spus să nu mai gândească așa. I-a zis că acel copil ar fi murit și dacă Madi și Sydney n-ar fi avut nevoie de inimi. „Așa a spus: Trebuie să încerci să nu te gândești la asta ca și cum ți-ai dori ca un copil să moară, ci că îți dorești ca acei părinți să fie destul de curajoși încât să salveze alte vieți”.Linsey face acum parte din consiliul unei organizații de binefacere numită Ireland’s Hope, pornită în Minnesota de Patty O’Connor în memoria nepoatei ei, Ireland, care a așteptat o inimă timp de zece luni. Linsey spune că Ireland’s Hope nu există doar pentru a crește gradul de conștientizare a cazurilor celor care așteaptă donatori, ci și pentru a oferi sprijin financiar familiior care stau lângă copiii lor, în spitale, așteptând o inimă. „Dacă puștiul tău are nevoie de un transplant de inimă, nu-i ca și cum poți să suni la serviciu și să spui hei, mă întorc la un moment dat”, zice Linsey. „Poate dura două luni, pot trece doi ani, n-ai de unde ști. Pur și simplu nu așa funcționează și nici băncii la care ai ipotecă nu-i pasă.”Au trecut mai bine de opt ani de la transplantul lui Madi și aproape șase de la al lui Sydney, dar ambele vizitează cete întregi de doctori în mod regulat. Dearani spune că povestea nu se sfârșește niciodată cu adevărat pentru familiile donatorilor, deși poate părea așa imediat după operație.„Înainte de operație, copiii aceștia sunt pe muchia dintre viață și moarte”, ne spune. „Apoi, după transplant, de obicei în doar câteva săptămâni, îi vezi în picioare, fug de ici colo, îi vezi umblând pe holuri. Și culoarea lor… Uneori trec de la albastru la roz. Extremele sunt foarte dramatice în cazul acestei ramuri a cardiologiei pediatrice, de-astea tinde să aducă atât de multă satisfacție, dar e minunat și pentru pacienți și familiile lor, pentru că asta văd și ei.” Și totuși, nu există viitor fără griji, nu există „vindecare” sau „tratament încheiat”.Medicația anti-respingere poate fi dură cu rinichii și mulți copii cu transplant de inimă ajung să aibă nevoie și de transplanturi de rinichi până la urmă. În plus, o inimă nouă nu e o garanție. Pentru adulți, rata medie de supraviețuire după un transplant de inimă e acum la zece ani, iar un studiu prezentat la conferința anuală din 2014 a societății chirurgilor de specialitate arată că 54,3 la sută din copii supraviețuiesc cel puțin 15 ani după un transplant de inimă. Linsey spune că are tot timpul gândul acesta undeva în fundal, aniversările acelea de zece sau 15 ani pe care nimeni nu vrea să le înfrunte.
Madi și Sidney în 2017. Poză primită de la Linsey Rippy.
Totuși, când fetele merg la clinică pentru ecocardiogafii și imaginea unei inimi apare pe ecran, Linsey spune că e năpădită de o stare de recunoștință extremă, dar și de uimire. Ambele ei fete au, în corpurile lor, inime care au fost purtate în trecut de alții, bătând acum în piepturile lor, crescând odată cu ele pe măsură ce ating vârste la care n-ar fi ajuns niciodată fără acest ajutor.„Sunt complet uluită”, îmi spune, „de tot ce s-a întâmplat ca aceste fetițe să poată trăi.”Articolul a apărut inițial pe VICE US.
